NoPICS-Kids – Kinderintensivmedizin neu gedacht
Müssen Kinder intensivmedizinisch behandelt werden, ist das nicht nur akut eine starke Belastung: In der Forschung wird geschätzt, dass bei etwa zwei Drittel der Kinder und deren Familien auch lange Zeit später noch Folgen bestehen. Das Projekt NoPICS-Kids steuert mit einem vorbeugenden und innovativen Konzept dagegen.
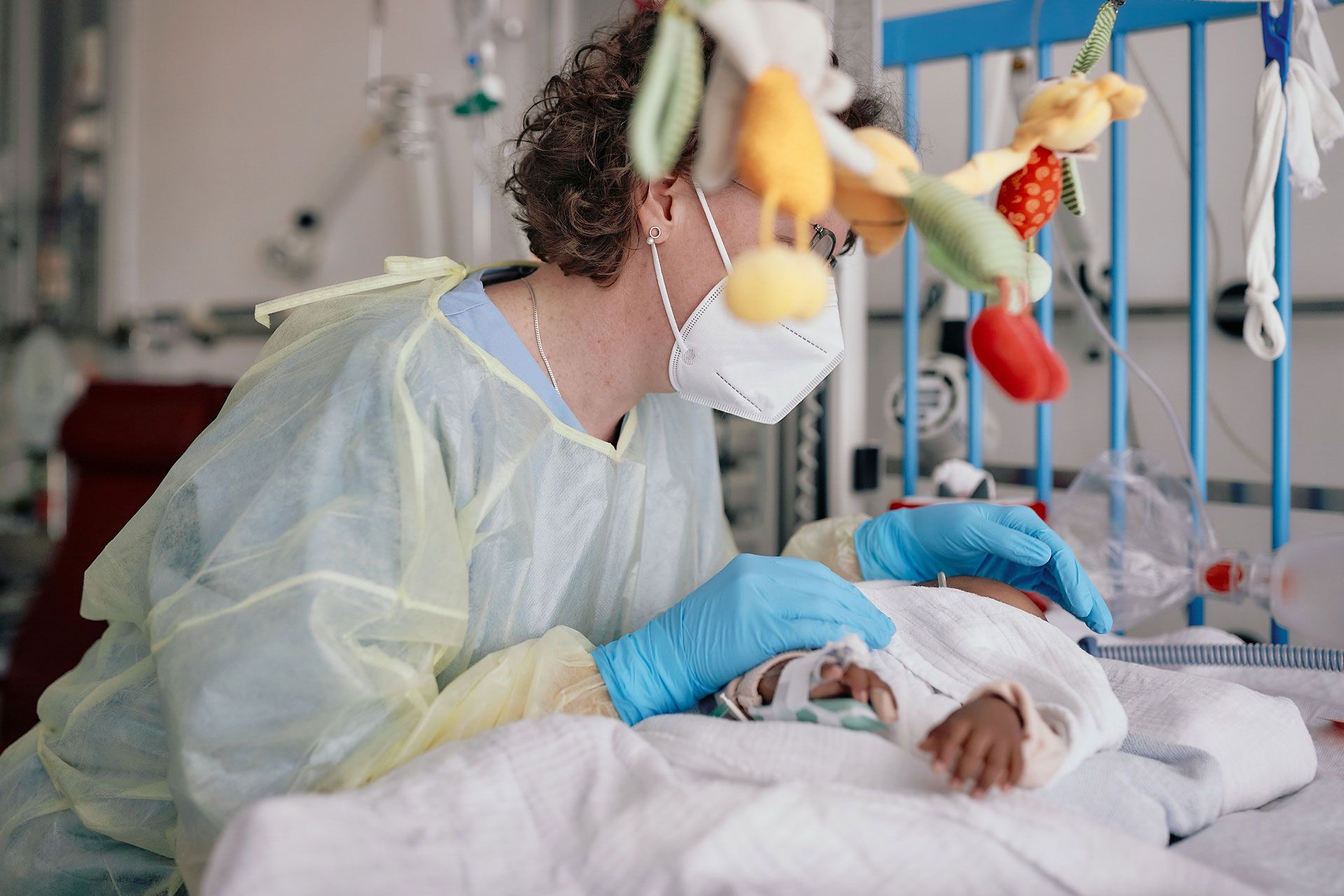
Junge Patientinnen und Patienten auf der Intensivstation brauchen ganz besondere Aufmerksamkeit und Betreuung – und haben oft lange mit den Folgen ihres Krankenhausaufenthalts zu kämpfen. Dieses Risiko wollen Forschende im Projekt NoPICS-Kids mit gezielten Maßnahmen verringern. © Universitätsklinikum Tübingen/Beate Armbruster
Nach Schätzungen des Universitätsklinikums Tübingen werden rund 38.000 Kinder jedes Jahr in Deutschland intensivmedizinisch behandelt – häufig mit lebensrettendem Erfolg. Doch viele Kinder und ihre Familien sind im Anschluss mit schwerwiegenden Langzeitfolgen konfrontiert. Körperliche Einschränkungen, Konzentrationsprobleme, Ängste oder Veränderungen im sozialen Umfeld sind keine Seltenheit. Fachleute sprechen vom Post-Intensive-Care-Syndrom (PICS).
Das Projekt NoPICS-Kids hat das Ziel, das Auftreten von PICS bei Kindern und ihren Familien deutlich zu verringern. Dazu entwickelten die beteiligten Wissenschaftlerinnen und Wissenschaftler ein ganzes Bündel vorbeugender Maßnahmen und erproben, ob deren Umsetzung auf der Kinderintensivstation einen positiven Effekt auf die langfristige körperliche und psychische Gesundheit der Kinder und ihrer Familien hat. Im Mittelpunkt steht die ganzheitliche Versorgung durch ein interprofessionelles Team – in enger Zusammenarbeit mit den Familien.
„Die intensive medizinische Behandlung rettet Leben – aber sie hinterlässt Spuren, bei den Kindern und oft auch bei ihren Eltern“, erklärt Professor Johannes Nordmeyer, Projektleiter von NoPICS-Kids am Universitätsklinikum Tübingen. „Unser Ziel ist es, genau hier früher anzusetzen und diese Spuren zu minimieren. Dank der Förderung können wir diesen Weg nun gemeinsam mit den behandelnden Fachkräften und den Familien gehen.“
Das Projekt wird vom Innovationsausschuss beim Gemeinsamen Bundesausschuss für dreieinhalb Jahre mit rund 9,6 Millionen Euro gefördert.
Vorbeugender und innovativer Ansatz
Grundlage des Projekts ist das in der Erwachsenenintensivmedizin etablierte ABCDEF-Bündel. Dieses umfasst das Management von Atmung, Schmerz und Verwirrtheitszuständen (Delir), sowie Maßnahmen zur Frühmobilisation und Einbeziehung der Familie. Dieses in der Erwachsenenmedizin bereits etablierte Maßnahmenpaket wird erstmals systematisch auf die Bedürfnisse von Kindern übertragen und erprobt.
Speziell geschulte Fachkräfte (meist Pflegekräfte) – sogenannte „Champions“ – begleiten im Klinikalltag die kindgerechten Maßnahmen. Ergänzt wird das Team um Psychologinnen und Psychologen sowie Physiotherapeutinnen und Physiotherapeuten, um eine umfassende Betreuung der Kinder und Familien zu gewährleisten. Zudem werden Schulungen, Webseminare und interdisziplinäre Austauschformate angeboten, um das Personal zu unterstützen und eine nachhaltige Umsetzung sicherzustellen. Ein zentraler Bestandteil des Projekts ist die enge Einbindung der Eltern und Geschwister. Für sie gibt es feste Ansprechpersonen, sie werden aktiv in Visiten und Entscheidungen einbezogen und erhalten psychologische Unterstützung.
„Alle Maßnahmen zielen darauf ab, mögliche Spätfolgen zu vermeiden. Wir sprechen nicht mehr nur über Maschinen und Medikamente – sondern auch über Emotionen, Routinen, Nähe und Kommunikation“, sagt Projektkoordinatorin Dr. Juliane Engel. „Das ist ein echter Kulturwandel auf der Intensivstation.“
„Durch den ganzheitlichen Ansatz von NoPICS-Kids wollen wir Folgeerkrankungen vermeiden und das Gesundheitssystem nachhaltig entlasten.“
Projektkoordinatorin Dr. Juliane Engel

© Universitätsklinikum Tübingen
Einschluss von Familien läuft auf Hochtouren
In die Studie sollen mehr als 1.500 kritisch kranke Kinder und deren Familien eingeschlossen werden. Am Universitätsklinikum Tübingen wird die neue Versorgungsform bereits im Klinikalltag umgesetzt, die Kinder und ihre Familien werden seit Mai 2024 in die Studie aufgenommen. In Freiburg wurde das Modell nach einer anfänglichen Kontrollphase auf zwei Stationen eingeführt. In Heidelberg und Mannheim steht die Umsetzung kurz bevor. Die Rekrutierung der Patientinnen und Patienten läuft bis in die zweite Hälfte des Jahres 2026.
Anschließend prüfen die Forschenden, ob das neue Konzept die Situation in der Interventionsgruppe im Vergleich zu dem vorherigen Behandlungsstandard (Kontrollgruppe) kurz- und langfristig verbessert hat. Zu den kurzfristigen Verbesserungen zählen beispielsweise eine kürzere Beatmungszeit oder ein kürzerer Krankenhausaufenthalt. Langfristige Verbesserungen können sich wiederum in weniger körperlichen oder entwicklungsbezogenen Einschränkungen der Kinder oder psychischen Belastungen der Eltern zeigen. Zudem wird geprüft, ob die Anwendung der Maßnahmen einen ökonomischen Nutzen bringt.
„Die Umsetzung des innovativen Gesamtkonzepts ist ein personal- und kostenintensives Verfahren, aber gleichzeitig auch notwendig, um die gesamte Wirkung des Ansatzes zu entfalten. Die Förderung durch den Innovationsausschuss hilft uns, die notwendigen Ressourcen zur Verfügung zu stellen und die Wirkung wissenschaftlich zu überprüfen“, fasst Projektkoordinator Professor Felix Neunhoeffer zusammen.
„Kinder haben eine besonders enge Bindung zu ihrem familiären Umfeld. Wie bemühen uns um optimale Bedingungen für den gemeinsamen Weg zurück in den Alltag, für Patientinnen und Patienten, Eltern und Geschwister.“
Projektkoordinator Professor Felix Neunhoeffer

© Universitätsklinikum Tübingen/Verena Müller
Erste Reaktionen und Ausblick
Erste Rückmeldungen aus dem klinischen Alltag sind durchweg positiv. „Eltern berichten uns, dass auch sie als Eltern und Familie sich im Behandlungsgeschehen gesehen und einbezogen fühlen“, so Professor Nordmeyer. „Das motiviert uns ungemein – denn genau das wollen wir erreichen.“ Auch für die Fachkräfte auf den Stationen bringt das Modell mehr Struktur, eine bessere Zusammenarbeit und mehr Sicherheit im Umgang mit herausfordernden Situationen. Im Erfolgsfall kann das Projekt dazu beitragen, die Versorgung schwerkranker Kinder in Deutschland nachhaltig zu verbessern – und die Lebensqualität der Betroffenen und ihrer Familien während der intensivmedizinischen Behandlungszeit und darüber hinaus spürbar zu erhöhen.
Stand: 11.09.2025